El uso de la Ciclosporina en la Pododermatitis
HISTORIAL Y EXAMEN CLÍNICO

Un West Highland White Terrier macho, castrado, de cinco años de edad, se presentó con una historia de pododermatitis dolorosa de toda la vida que comenzó poco después de su adquisición a los dos meses de edad. La gravedad de la enfermedad había ido aumentando gradualmente y el propietario ya no llevaba al perro a caminar por las colinas debido al dolor que sentía al caminar por terrenos irregulares.
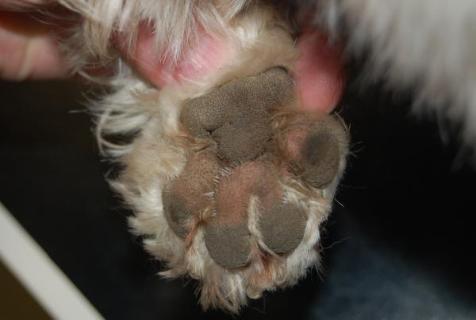
Las lesiones consistían principalmente en hinchazones interdigitales en ambas patas delanteras que se rompían y descargaban un exudado hemopurulento junto con una inflamación e hinchazón en las caras plantares de las patas delanteras. Las patas traseras no estaban afectadas. Tenía tendencia a lamerse las patas, pero sólo cuando estaban inflamadas; no había otros antecedentes de enfermedades de la piel o del oído. Las lesiones cutáneas se limitaban a las patas delanteras (figuras 1, 2 y 3).
La exploración física general no presentaba ningún signo. No había antecedentes sugestivos de afectación sistémica. Un panel ambiental de IgE ELISA había sido positivo a varios alérgenos ambientales. Se había iniciado una inmunoterapia específica con alérgenos, pero no hubo respuesta tras seis meses de tratamiento. No hubo respuesta a un curso corto de glucocorticoides.
DIAGNÓSTICO DIFERENCIAL
-
Pioderma profundo secundario a una mala confirmación del pie.
-
Demodicosis
-
Dermatitis por Malassezia
-
Dermatitis atópica
DIAGNÓSTICO
Se realizaron arrancadas de pelo y raspados de piel - no había evidencia de demodicosis en el examen microscópico. La citología del tracto de drenaje mostró una inflamación piogranulomatosa con bacterias ocasionales en forma de cocos y varillas, y las preparaciones de tiras de cinta teñidas de la piel interdigital también mostraron bacterias cocos (figura 4). Se envió un hisopo del tracto de drenaje para un cultivo bacteriano y una prueba de sensibilidad; se recuperaron Staphylococcus pseudintermedius, E.coli y Enterococcus spp. con sensibilidades variadas, pero todos eran susceptibles a la amoxicilina potenciada. Se aconsejó la realización de una biopsia para el examen histopatológico y el cultivo de tejidos, pero el propietario la rechazó.

TRATAMIENTO

La primera etapa consistió en tratar la infección bacteriana. Se trataba de una pioderma profunda, por lo que estaba indicado un tratamiento antibiótico prolongado. La terapia inicial consistió en amoxicilina potenciada a una dosis de 20mg/kg BID durante 6 semanas y tratamiento diario de las patas con toallitas de clorhexidina / climbazol.
Durante el curso de antibióticos de 6 semanas hubo tres episodios más de hinchazón interdigital con tractos de drenaje y en la reexaminación todavía había hinchazón interdigital plantar. Al repetirse el examen con cinta adhesiva de la piel interdigital, no se observaron bacterias en la citología. En vista de la escasa respuesta al tratamiento antibacteriano, se inició un tratamiento antiinflamatorio/inmunomodulador para intentar reducir la hinchazón interdigital y restablecer el soporte de peso en las almohadillas de los pies. Inicialmente el tratamiento consistía en ciclosporina 5mg/kg SID y aplicaciones diarias de un potente glucocorticoide tópico acetónido de fluocinolona. Este esteroide tópico se retiró al cabo de tres semanas. Se continuó el tratamiento antiséptico tópico con toallitas de clorhexidina.
Tres meses después, no hubo más episodios de abscesos interdigitales, inflamación o tractos de drenaje; este fue el período más largo de remisión desde hace varios años. No hubo efectos adversos al uso de ciclosporina. Al repetir el examen, se observó una marcada reducción de la inflamación interdigital, con cierta hinchazón y carga de peso en la piel con pelo (figura 5). El perro podía ahora acompañar al propietario en los paseos por la colina (figura 6). Se continuó con la ciclosporina a la misma dosis.
Catorce meses después, aparte de una breve recaída cuando se cambió el tratamiento a oclacitinib antes de volver a la ciclosporina, no hubo más episodios de pododermatitis.

DISCUSIÓN
La pododermatitis es una enfermedad compleja y multifactorial. Hay muchas enfermedades específicas que pueden dar lugar a lesiones en la almohadilla ungueal o en la piel. Al igual que ocurre con las enfermedades del oído, hay que tener en cuenta varias causas y factores.
Las dos causas primarias más comunes de inflamación son la dermatitis atópica y la demodicosis. Es importante descartar la demodicosis en las enfermedades que afectan a la piel con pelo y es fácil que se diagnostique erróneamente. Las enfermedades inflamatorias primarias suelen dar lugar a inflamaciones secundarias, como la pioderma y la dermatitis por Malassezia. La citología es obligatoria para detectar estas infecciones. La hinchazón debida a la inflamación primaria y secundaria da lugar a factores perpetuantes, como la carga de peso sobre la piel del pelo, lo que provoca más daños y dolor. En este caso, no había antecedentes sugestivos de dermatitis atópica ni evidencia de demodicosis.
La edad temprana de aparición y la mala conformación del pie sugieren una mala conformación congénita del pie con almohadillas digitales centrales unidas, lo que provocó la carga de peso sobre la piel con pelo y una furunculosis secundaria. Esto evolucionó a un proceso inflamatorio crónico que ya no respondía a la terapia con antibióticos. Por lo tanto, el objetivo del tratamiento era reducir la inflamación y restablecer el soporte de peso en las almohadillas de los pies; la ciclosporina fue eficaz para conseguirlo. Otras opciones para tratar esta enfermedad son los glucocorticoides sistémicos y la cirugía, como la podoplastia de fusión parcial o completa o la cirugía láser para eliminar el tejido proliferativo. Estos no fueron necesarios en este caso ante su excelente respuesta.

1. Breathnach, R.M., Fanning, S., Mulcahy, G., Bassett, H.F. & Jones, B.R. (2008). Canine pododermatitis and idiopathic disease, Veterinary Journal, 176(2), p146-57.
2. Duclos, D.D. (2013). Canine pododermatitis, Veterinary Clinics of North America Small Animal Practice, 43, p57-87.
3. Duclos, D.D., Hargis, A.M. & Hanley, P.W. (2008). Pathogenesis of canine interdigital palmar and plantar comedones and follicular cysts, and their response to laser surgery, Veterinary Dermatology, 19(3), p134-41.
4. Miller, W.H., Griffin, C.E., Campbell, K.L. and Muller, G.H. (2013). Parasitic skin diseases. In: Muller & Kirk's Small Animal Dermatology; 7th Edition. St Louis: Elsevier.


